
Lãi suất 0%
Không phí ẩn

Chia nhỏ các kỳ 3,4,6,9 hoặc 12 tháng thanh toán

Duyệt hồ sơ
nhanh thần tốc,
không phải chờ đợi

Giao hàng tận nơi
miễn phí trong 48h
kèm lắp đặt
Tại sao bạn nên mua hàng trả chậm
Thương hiệu nổi bật

Quy trình _______________
Mua hàng trả chậm


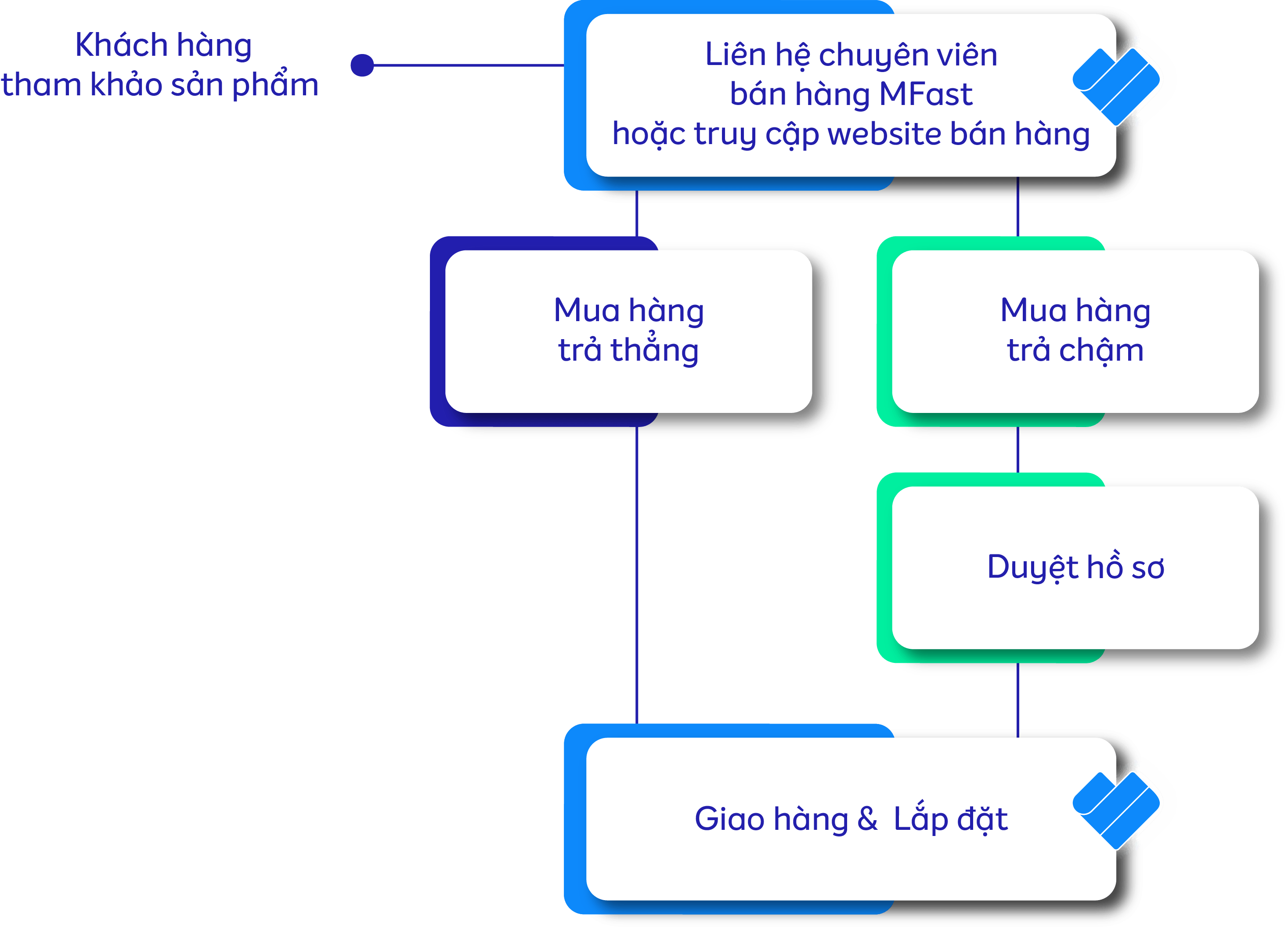
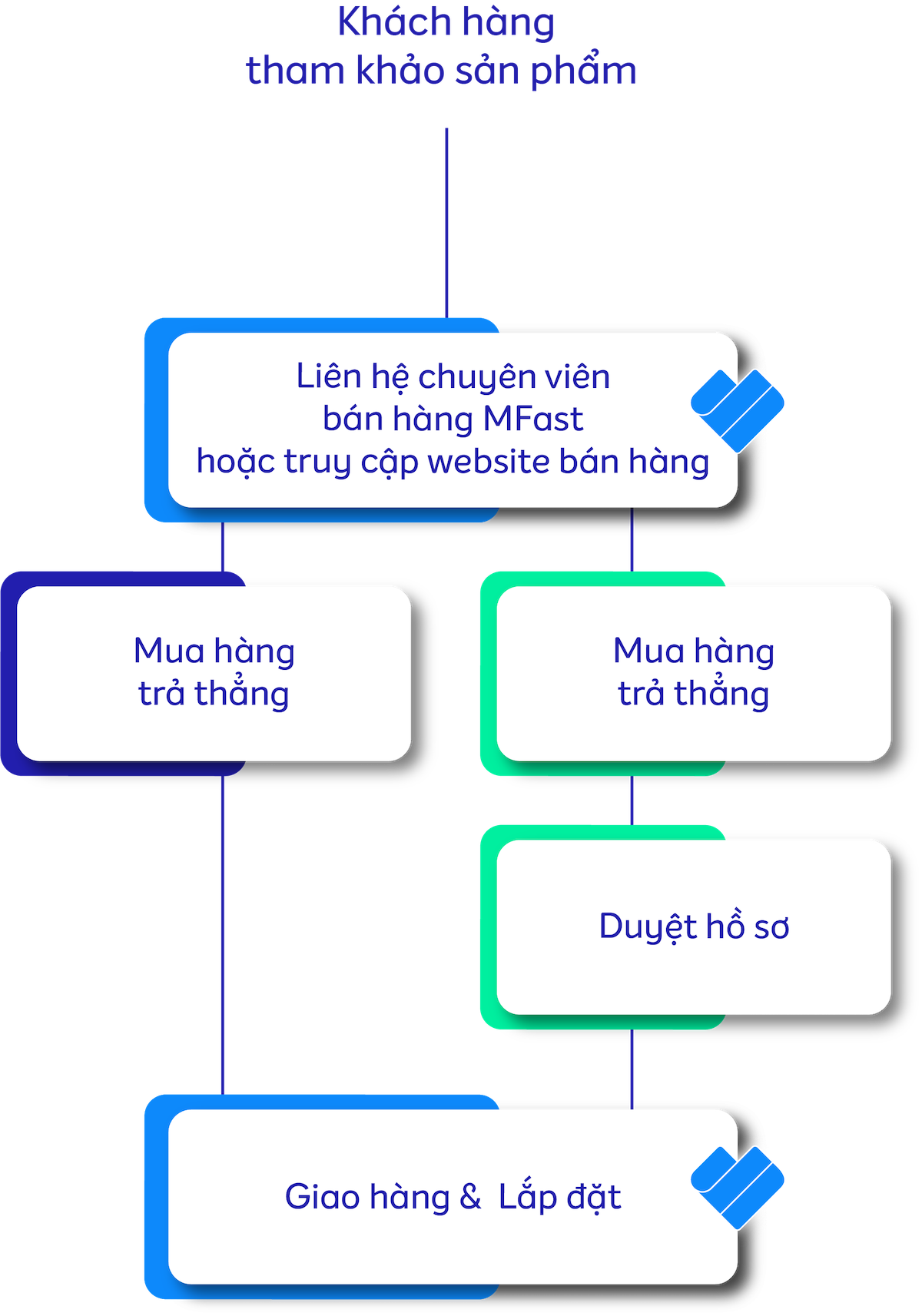
Những lợi ích MFast mang lại cho bạn
Hồ sơ xét duyệt chỉ cần Chứng Minh Nhân Dân/Căn Cước Công Dân còn hiệu lực cùng hình ảnh chân dung cá nhân của bạn.
Xét duyệt hồ sơ online tại nhà thông qua đội ngũ bán hàng . Thời gian xét duyệt 5 phút giúp tiếp kiệm thời gian.
Thanh toán qua cổng thanh toán MTrade nhanh chóng, bao gồm các phương thức Thẻ ATM nội địa, Ví Momo, Ví VNPay
Mua sắm online, giao hàng miễn phí và lắp đặt tận nơi cho khách hàng từ 2-5 ngày.
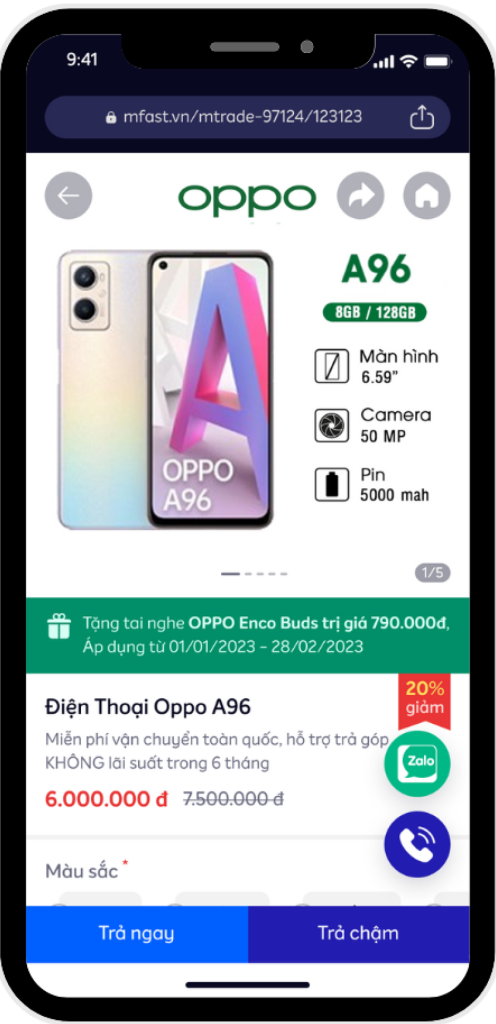
Hàng trăm sản phẩm chính hãng giá tốt, với nhiều phương thức mua hàng bao gồm trả thẳng và trả chậm giúp bạn sở hữu món đồ yêu thích bất kỳ lúc nào
Chuyên viên bán hàng của









Hệ thống kho hàng
phân phối ở khắp
các tỉnh thành
MTRADE HỖ TRỢ MUA HÀNG TẠI 2 ĐIỂM:
📌 Các đại lý bán hàng toàn quốc
🏠 Các điểm bán cố định của MFast


Điện tử điện lạnh
Gia dụng, đồ bếp
Điện thoại thông minh
Cảm nhận của khách hàng về MTrade
Chị Lam Lam
Đây là lần đầu tiên tôi thử mua hàng trả chậm sản phẩm điện máy giá trị cao mà chỉ cần ngồi ở nhà. Tôi vô cùng hài lòng về chất lượng và dịch vụ lắp đặt của MTrade. Hàng chuẩn của Samsung, check bảo hành thì chính hãng hẳn hoi.
Chị Anh Lan
Biết đến MTrade nhờ một bạn sales quen biết tư vấn về sản phẩm và hỗ trợ. Mình thấy MTrade có chương trình trả chậm với lãi suất 0% tới 5 tháng mà chỉ cần cung cấp CCCD. Nhờ vậy mà mình đã mua được một chiếc điều hoà với mức giá cực kì hời!
Anh Phan Văn Hiếu
Sản phẩm trên MTrade giá ưu đãi hơn thị trường và có chính sách mua hàng trả chậm 0% lãi suất. Chị thích sản phẩm tủ lạnh mà tài chính đang khá hạn hẹp nhưng được bạn sales tư vấn là có thể trả dần trong 4 tháng chị đồng ý mua ngay.
Câu hỏi thường gặp
MTrade (Bán Hàng Trả Chậm) là hình thức bán hàng hoá, dịch vụ thiết yếu cho cuộc sống không cần vốn và mặt bằng, hỗ trợ giao hàng,lắp đặt tận nhà, hoa hồng bán hàng cao. Phương thức thanh toán linh hoạt bao gồm trả thẳng và trả chậm 0% lãi suất.
MTrade (Bán Hàng Trả Chậm) cung cấp các kỳ hạn từ 3 – 12 tháng (tùy theo chính sách sản phẩm từng thời kỳ). Với mức phí chuyển đổi trả chậm tuỳ thuộc vào giá trị rủi ro của sản phẩm.
Khách hàng thanh toán trả chậm hoặc trả thẳng qua cổng thanh toán bao gồm các phương thức:
- Thanh toán qua tài khoản ngân hàng.
- Thanh toán qua thẻ ghi nợ: Thẻ nội địa NAPAS của tất cả ngân hàng.
- Thanh toán qua ví điện tử: MoMo và VNPay
Khi mua hàng thông qua MTrade theo hình thức trả chậm, bạn sẽ không chịu bất kỳ chi phí ẩn nào và lãi suất là 0%. Tuy nhiên nếu nợ quá hạn bạn sẽ cần phải trả khoản lãi chậm trả tương ứng: 150% x 39% (Lãi suất chuẩn)


